首の悩み
首の痛みは、およそ7割の人が一生に一度は経験するといわれるほど、よくみられる症状です。 首の骨は頸椎(けいつい)と呼ばれ、重さが6~8キロもある頭を支えて上下左右に動かしたり、回転させたりと、複雑な動きをコントロールしています。それだけに首には日ごろから大きな負担がかかりますが、加齢によって首の筋肉が弱ったり、運動不足で首をあまり動かさないでいると、首の筋を違えたり、こりから筋肉痛を起こしたりします。視力が原因で痛みが出ることもあります。また、首の問題で肩や腕、指、下肢に痛みや痺れのほかに歩行障害、排尿障害などの症状があらわれることがあります。治療方法は原因により異なります。できれば首のこりや筋肉痛などが現れた初期の段階で、早めに対処することが望まれます。
代表的な疾患
頚椎椎間板ヘルニア
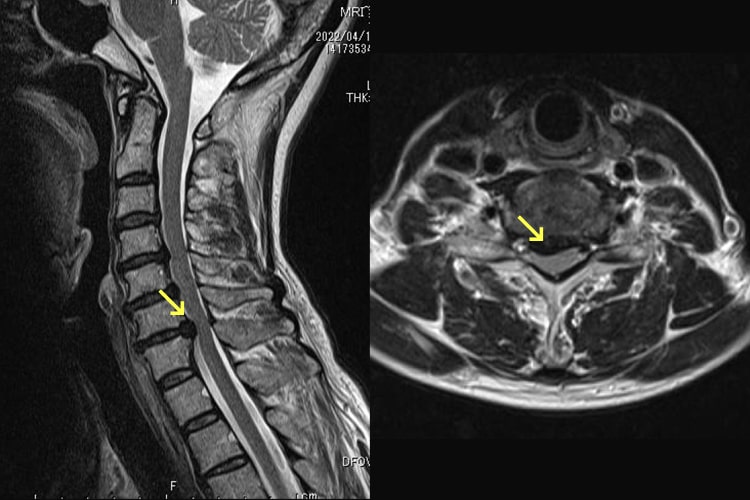
頚椎椎間板ヘルニアとは、椎間板の一部が飛び出て神経を圧迫する病気です。20~30代の若い世代に多いといわれています。首や肩、腕に痛みやしびれが出たり(神経根の障害)、箸が使いにくくなったり、ボタンがかけづらくなったりします。また、足のもつれ、歩行障害が出ることもあります(脊髄の障害)。痛みが強い時期には、首の安静保持を心掛け、頸椎カラー装具を用いることもあります。また、消炎鎮痛剤や神経痛を抑える薬の服用で痛みをやわらげます。症状に応じて牽引療法を行ったり、運動療法を行ったりすることもあります。これらの方法で症状の改善がなく、上肢・下肢の筋力の低下が持続する場合、歩行障害・排尿障害などを伴う場合は手術的治療を選択することもあります。
頚椎症
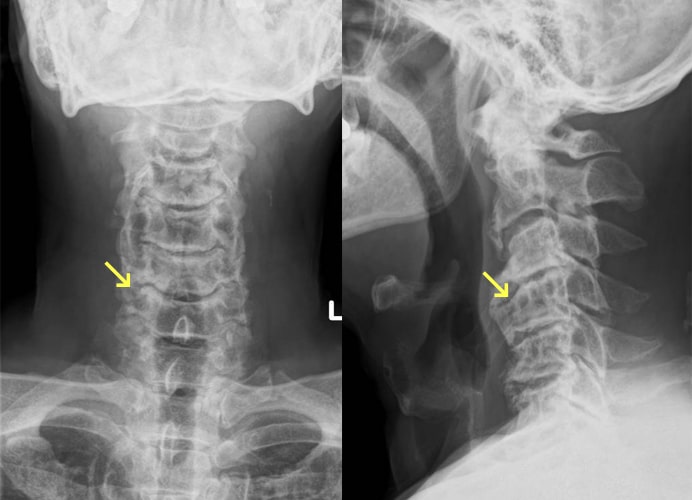
椎間板が年齢とともに変性し、椎間板腔の狭小化、椎体辺縁の骨硬化・骨棘形成、椎間関節の狭小化などの所見が認められるようになります。好発高位は中下位頚椎ですが、高齢者では下位頚椎が可動域を失うことで上位の椎間にストレスが集中するため、C3・4椎間に病変を認めることも多いです。頚椎症により椎間孔および脊柱管が狭窄し神経症状を引き起こします。主な症状は頚椎症そのものによる頚肩部の疼痛、運動制限のほか、神経根や脊髄が圧迫されると痺れや痛み、麻痺などの神経症状が出現します。まずは頚椎の安静を目的に頚椎カラーを使用したり、疼痛に対しては、消炎鎮痛剤の服用、温熱療法や理学療法などが行われます。
頚椎症性脊髄症
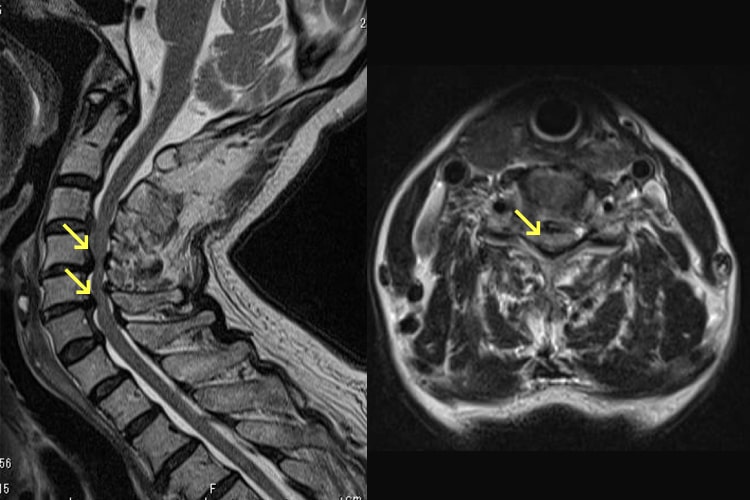
ボタンのかけ外し、お箸の使用、書字が不器用になったり、歩行で脚がもつれるような感じや手足のしびれも出てきます。比較的若い方であれば、かけ足やケンケンをしにくくなるなどの軽度の症状を自覚できますが、高齢者では気づくのが遅れる場合があります。転倒などの軽微な外傷で四肢麻痺(脊髄損傷)になる危険性がありますので、転倒しないように注意します。一般的に日常生活に支障があるような手指巧緻運動障害や痙性歩行障害、神経因性膀胱などが見られるようになれば手術的治療が選択されます。
頚椎症性神経根症
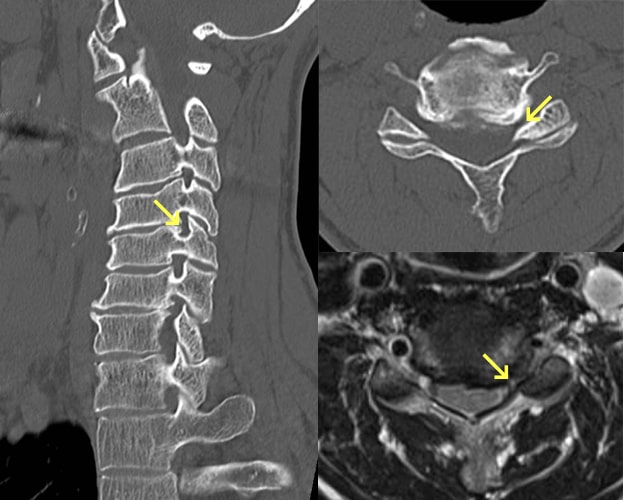
中年から高齢の方に多く、肩から腕の痛みが生じます。腕や手指のシビレが出ることも多く、痛みは軽いものから耐えられないような痛みまで程度はそれぞれです。一般に頚椎を後ろへ反らせると痛みが強くなりますので、上方を見ることや、うがいをすることが困難になります。基本的には自然治癒する疾患です。症状が出ないように頚椎を後方へそらせないようにし、適切な方向への頚椎牽引や症状が強いときには消炎鎮痛剤の投薬などが行われます。治るまでには数か月以上かかることも少なくなく、激痛の時期が終われば気長に治療します。筋力低下が著しい場合や、強い痛みで仕事や日常生活が障害されている場合は、手術的治療を行う場合もあります。
胸郭出口症候群
腕神経叢と鎖骨下動脈が前斜角筋と中斜角筋の間、鎖骨と肋骨の間、小胸筋の下層で圧迫されて症状が現れます。手指・腕の痺れや熱・冷感、脱力感、頚部・肩・肩甲間部・前胸部の疼くような痛みが生じます。症状が軽いときは、僧帽筋や肩甲挙筋の強化運動訓練を行い、姿勢が悪く肩甲帯が下がっている場合は肩甲帯を挙上させる装具を用います。消炎鎮痛剤、血流改善剤やビタミンB1などの投与も行います。また、症状を悪化させる上肢を挙上した位置での仕事や、重量物を持ち上げるような運動や労働、リュックサックで重いものを担ぐようなことを避けるようにします。
外傷性頚部症候群
交通事故などで頚部の挫傷(首の捻挫)の後、長期間にわたって頚部痛、肩こり、頭痛、めまい、手の痺れなどの症状が出ます。レントゲンでの骨折や脱臼は認められません。「むち打ち損傷」「外傷性低髄液圧症候群」「外傷性髄液減少症」などの病名が付いていることも少なくありません。骨折や脱臼がなければ、受傷後2〜4週間の安静の後は頚椎を動かすことが痛みの長期化の予防を行います。安静期間はできるだけ短い方がよいでしょう。慢性期には安静や生活制限は行わず、ストレッチを中心とした体操をしっかり行うことが効果的です。
腰の悩み
腰痛は、男性では1番目、女性でも肩こりに次いで2番目に訴えの多い症状で、その数は増加傾向にあります。腰は、腰椎と呼ばれる5つの骨がブロックのように積み上げられて構成されています。腰痛の多くは、腰椎に負担がかかったり障害が起きることで発症しますが、その他にもさまざまな要因が腰痛の発症に関係しています。
代表的な疾患
圧迫骨折
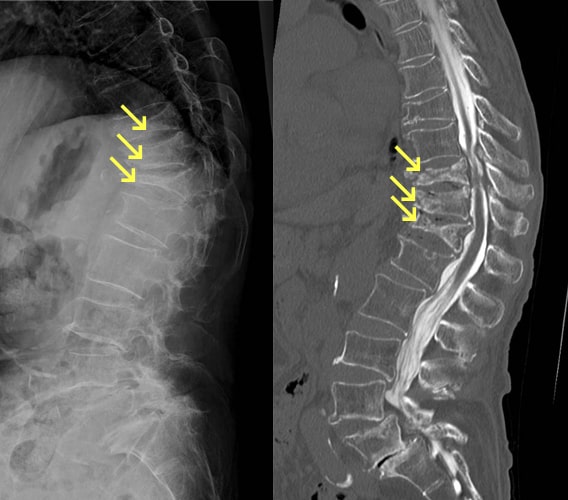
骨粗しょう症の方が転倒したり重たいものを持ったりした時に生じることが多いですが、骨粗しょう症が進行すると気づかないうちに骨折をすることもあります(いつの間にか骨折)。痛みのために動くことが困難になり、高齢の方では寝たきりの原因になります。多くの場合は手術をしないで治療を行います。コルセットやギプス固定を行い、安静にします。ただし高齢の方の場合は寝たきり予防のため、痛みに応じて動いていくことが重要です。低侵襲に骨折部へセメントを注入する手術(BKP)や骨折部を安定させる椎体固定術などが行われることもあります。
筋膜性腰痛症
症状は腰の痛みです。年齢問わず発症の可能性はありますが、青壮年者で多いとされています。レントゲンやMRIで異常が見られず、保存療法が選択されます。保存療法としては消炎鎮痛剤の内服や外用薬、トリガーポイント注射などの薬物療法のほか、運動療法、日常生活動作指導を行います。症状によっては装具(コルセット)の処方も行われます。
腰椎椎間板ヘルニア
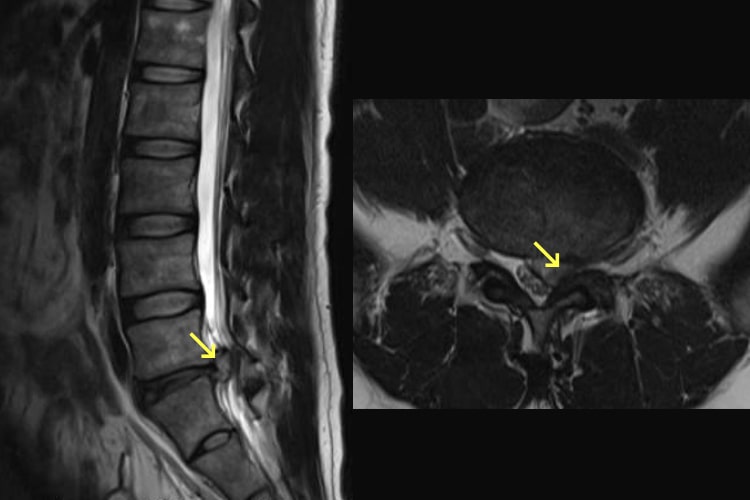
20~50歳の青壮年期の男性に多く、腰や臀部が痛み、下肢に痺れや痛みが発生するほか、悪化すると下肢に力が入りにくくなります。徒手検査、レントゲン、MRIにより診断を行います。治療は、消炎鎮痛剤や神経痛を抑える薬の内服、外用薬、神経ブロック注射などを行います。痛みが強い時期にはコルセットを装着して安静を心がけ、痛みが軽くなれば牽引を行うといった理学療法も効果があります。こうした治療を行っても回復が見込めなければ手術療法となります。椎間板の摘出やヘルニアや髄核の切除などを行います。
腰部脊柱管狭窄症
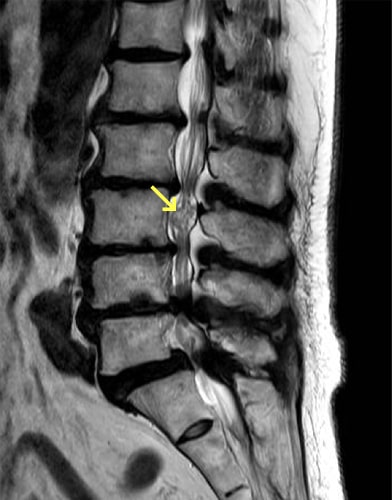
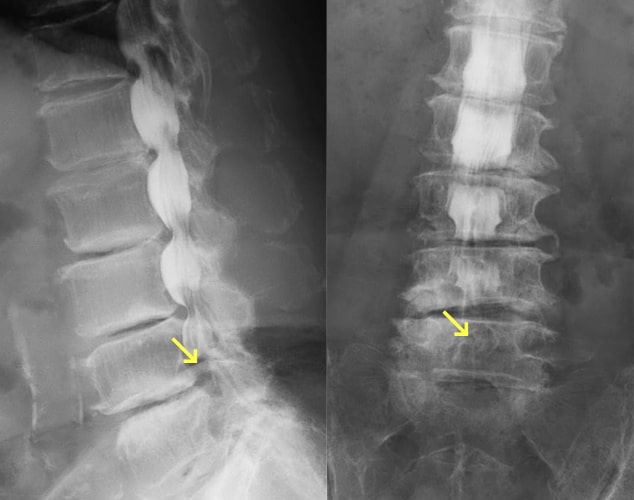
60歳以上の男性や腰椎すべり症のある方でよくみられます。もっとも特徴的な症状は、歩行と休息を繰り返す間歇性跛行(かんけつせいはこう)です。原因としては、加齢、労働、あるいは脊椎の病気による影響で変形した椎間板と、脊椎や椎間関節から突出した骨棘などにより脊柱管が狭くなり、そこで神経が圧迫されるためと考えられています。腰部脊柱管狭窄症では腰痛はあまり強くなく、安静にしている時にはほとんど症状はありません。少ない距離なら歩けるのですが、立ったり・歩いたりしているとお尻や太ももの部分が痛くなって歩けなくなります。けれども少ししゃがんで休めば、楽になって再び歩けるようになります。進行すると、下肢の力が落ちたり、膀胱直腸障害が出現します。腰部脊柱管狭窄症の治療では、保存療法と手術療法があります。初期は消炎鎮痛剤や神経の血行を良くする薬の内服、外用薬、神経ブロック注射などの保存療法を行います。こうした保存療法の効果が見られない場合は手術療法が適応になります。
ぎっくり腰
重い物を持ったり腰をひねったりした時に腰痛が出る状態を言います。圧迫骨折やヘルニアが原因であることもありますが、多くの場合は画像上の異常を認めません。大きな異常がないときは必要以上に安静にせず、痛みに応じて動いていくことが重要です。コルセットを使ったり、消炎鎮痛剤の内服、外用薬、トリガーポイント注射などを行います。またリハビリテーションを行うこともあります。
脊椎分離症とすべり症
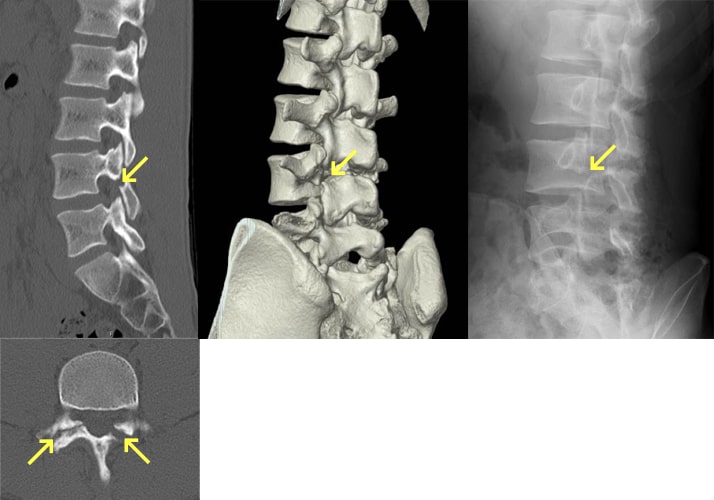
疲労骨折などにより椎骨が椎弓の関節突起間部で分離したものを脊椎分離症といい、さらに分離した椎体が前方へ転位したものを脊椎すべり症といいます。日本人男性の約8%にみられ、成長期のスポーツ選手の腰痛の原因の30~40%を占めます。症状は腰部から臀部、大腿後面の痛み、背部・分離部の圧痛・叩打痛、神経性間欠跛行などです。治療法としては保存療法と手術療法がありますが、慢性期で痛みが強くない限りは手術は行わず保存療法となります。保存療法は、コルセットや体幹ギプスなどによる固定や運動の制限を急性期には行い、慢性期では薬物療法・分離部のブロック注射などの対症療法に加え、脊椎の負担のかからない動作や姿勢の指導、体幹筋のトレーニングを始めとした理学療法を行います。
肩の悩み
肩の痛みには様々な症状があり、肩関節周囲炎(四十肩・五十肩)や筋肉痛(肩こり・頸肩腕症候群)を始め、様々な原因が存在します。痛みの原因・発生のメカニズムを知ることで、ご自身の痛みと向き合いましょう。
代表的な疾患
肩こり
首すじ、首のつけ根から、肩または背中にかけて張った、凝った、痛いなどの感じがし、頭痛や吐き気を伴うことがあります。肩こりに関係する筋肉は多いですが、首の後ろから肩、背中にかけて張っている僧帽筋という幅広い筋肉がその中心になります。マッサージ療法(筋肉の血流を改善させ、筋緊張をやわらげる)、温熱療法(蒸しタオル、入浴などで筋緊張をやわらげる)、運動療法(筋力強化)、安静、薬物療法を行います。明らかな原因疾患があれば、その治療が必要となります。
四十肩・五十肩(肩関節周囲炎)
肩関節周囲炎は一般的に「四十肩」「五十肩」と言われています。主な症状は「肩の痛み」と、肩が上がらないなどの「可動域の制限」です。可動域に制限があることから「凍結肩」と言われたりもします。肩関節周囲には、筋や靭帯・関節包・滑液包などが存在しています。それらが、なんらかの影響を受けて炎症を起こすことで生じます。動かす時に痛みがあり、髪を整えたり服を着替えたりことが不自由になります。時に夜中にズキズキ痛み、眠れないほどになることもあります。自然に治ることもありますが、放置すると日常生活が不自由になるばかりでなく、関節が癒着して肩の動きが悪くなってしまいます。痛みが強い急性期には、三角巾・アームスリングなどで安静をはかり、消炎鎮痛剤の内服、注射などを行います。慢性期では温熱療法(ホットパック、入浴など)や運動療法(拘縮予防や筋肉の強化)などのリハビリを行います。これらの方法で改善しない場合は、手術を勧めることもあります。
肩腱板断裂
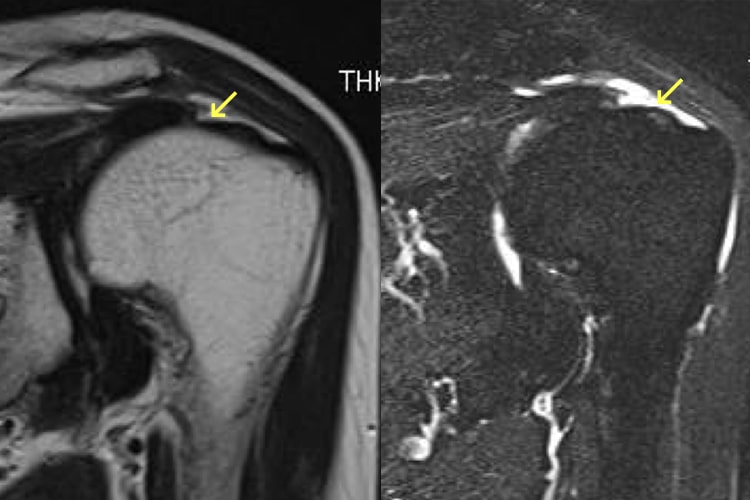
40歳以上の男性に好発し、発症年齢のピークは60代です。肩の運動障害・運動痛・夜間痛を訴えますが、夜間痛で睡眠がとれないことが受診する一番の理由です。運動痛はありますが、多くの患者さんは肩の挙上は可能です。肩関節周囲炎と違うところは、拘縮、すなわち関節が固くなることが少ないことです。 他には、挙上するときに力が入らない、挙上するときに肩の前上面でジョリジョリという軋轢音がするという訴えもあります。急性外傷で始まった時には、三角巾で1~2週安静にします。断裂部が治癒することはありませんが、70%は保存療法で軽快します。保存療法では、注射療法と運動療法が行なわれます。注射療法は、肩関節周囲炎を併発して夜間痛がある場合、ステロイド剤と局所麻酔剤を肩峰下滑液包内に注射し、夜間痛がなくなればヒアルロン酸の注射を行います。腱板の全てが断裂することは少ないので、残っている腱板の機能を高める腱板機能訓練は有効です。こうした保存療法でも肩関節痛と運動障害が治らないときは手術を行ないます。
上腕二頭筋長頭腱炎
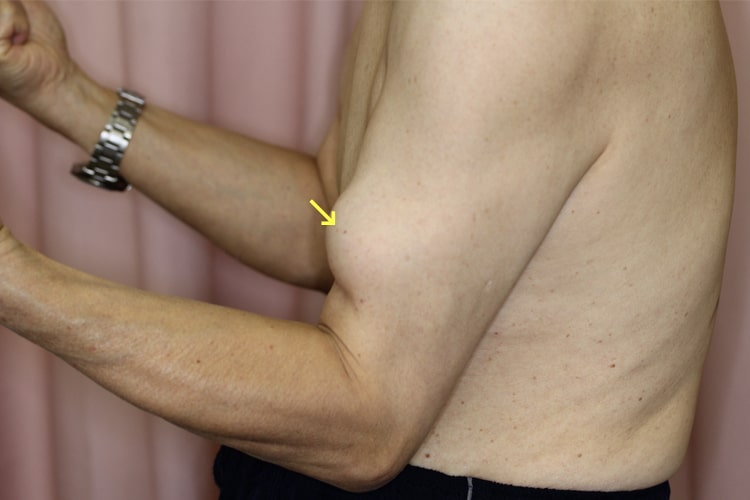
上腕二頭筋は腕の力こぶをつくる筋肉です。上腕二頭筋は長頭と短頭に分かれており、長頭の方に炎症が起きたのが上腕二頭筋長頭腱炎です。上腕二頭筋長頭腱は上腕骨の結節間溝というところを通ります。この部位で炎症を起こし痛みを誘発するため、多くは肩関節前面に痛みを訴えるようになります。治療は、上腕二頭筋腱への負荷を減らす運動療法や注射などを行います。また、高齢者が重い物を持ったりした時に上腕二頭筋長頭腱が断裂することがあります。この場合、肘を屈曲させると力こぶが肘の方に下がって見られるようになります(ポパイ徴候)。痛みもなく日常生活で困ることも少ないため多くは保存的に加療します。
石灰沈着性腱板炎
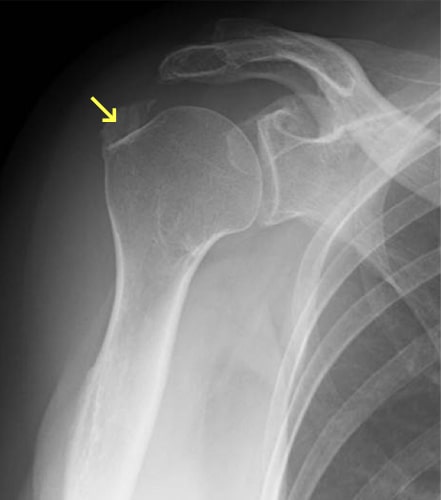
石灰沈着性腱板炎とは、回旋筋腱板に石灰が沈着することで発症します。石灰が沈着すると急性の炎症を起こし、強い痛みのため著明に関節の動きも制限されます。レントゲンでは上腕骨頭の周囲に石灰の沈着が見られます。自然回復することもありますが、痛みも強く、改善するまでに比較的時間がかかるため、エコー下に石灰を吸引、ステロイド剤を注入することもあります。肩関節の可動域制限がある場合に理学療法を行います。
野球肩
中学生までの成長線での骨折の場合と、主に高校生以上の靭帯や関節包の損傷によるものに分けられます。投球の際に痛みが生じ、強いボールが投げられない場合は、これらの可能性があります。成長線での骨折の場合は、安静にすると治癒します。靭帯や関節包の損傷による場合は、関節の可動域やフォームの問題が根本に存在することが多く、運動療法で可動域の獲得やフォームの矯正を行うことが重要です。それでも改善しない場合は手術を行ないます。
膝・股関節の悩み
膝や股関節の痛みや変形の原因は、大きく分けて発育障害、年齢・外傷による損傷、酷使による障害など様々です。激しい痛みを生じさせる疾患としては、変形性関節症や関節リウマチなどが良く知られています。膝や股関節の痛みなどで動作に支障をきたすと日常生活に制限が出てしまうほか、場合によっては手術が必要な症例もありますので、早期に正確な診察を開始することが重要となります。
代表的な疾患
変形性股関節症
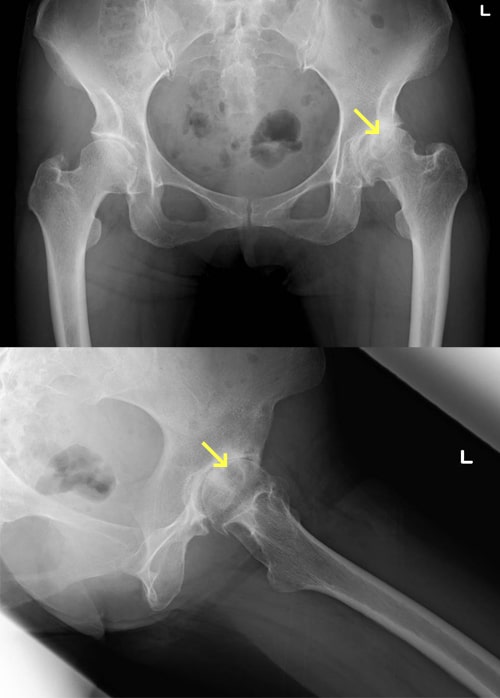
主な症状は、股関節の痛みと機能障害です。股関節は鼠径部(脚の付け根)にあるので、最初は立ち上がりや歩き始めに脚の付け根に痛みを感じます。関節症が進行すると、その痛みが強くなり、場合によっては持続痛(常に痛む)や夜間痛(夜寝ていても痛む)に悩まされることになります。一方日常生活では、足の爪切りがやりにくくなったり、靴下が履きにくくなったり、和式トイレ使用や正座が困難になります。また長い時間立ったり歩いたりすることがつらくなりますので、台所仕事などの主婦労働に支障を来たします。階段や車・バスの乗り降りも手すりが必要になります。
患者さんの多くは女性ですが、その場合原因は発育性股関節形成不全の後遺症や股関節の形成不全といった子供の時の病気や発育障害の後遺症が主なもので、股関節症全体の80%といわれています。最近は高齢社会となったため、特に明らかな原因となる病気に罹ったことが無くても年齢とともに股関節症を発症してくることがあります。
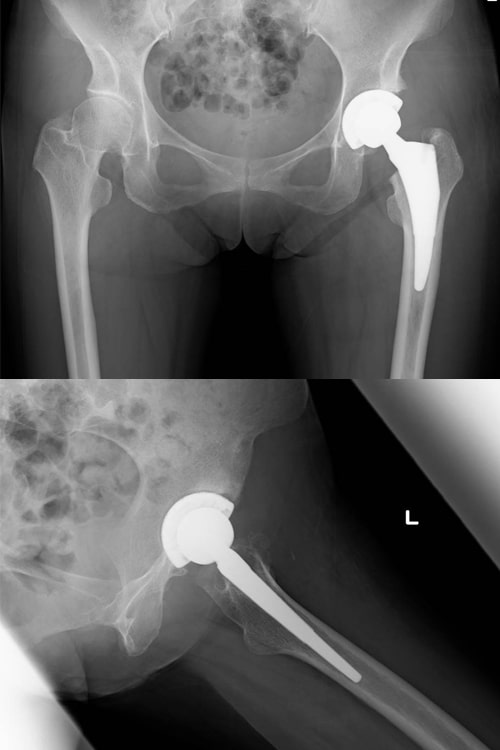
変形性股関節症の治療では、初期にはまず消炎鎮痛剤の内服を行います。またもし過体重があるようでしたらダイエットも考えてください。心理的抵抗がなければ杖の使用もお薦めします。一方、痛みがあるとどうしても歩かなくなり筋肉が衰えてしまいますので、できれば水中歩行や水泳(平泳ぎを除く)を行っていただくと理想的です。運動療法はその他の方法もありますが、運動療法はどうしても疼痛を誘発してしまう可能性がありますので、慎重に始めて徐々に強度を高めていくことがポイントです。これらの保存療法でも症状が取れない場合は手術療法を考えます。初期のうちでしたら自分の骨を生かして行う骨切り術の適応ですし、関節の変形がすすんでいる場合は人工股関節手術の適応となります。
変形性膝関節症
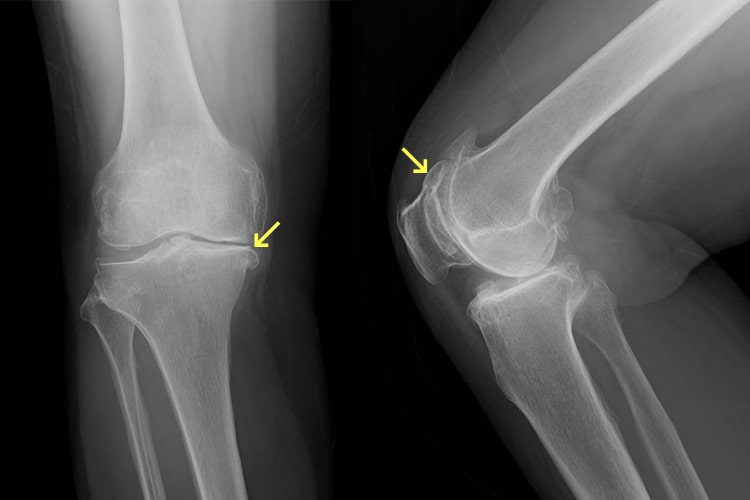
一般には高齢の女性に多くみられる疾患です。主に肥満や筋力低下による関節軟骨へのストレス増加が原因となり、膝周囲の骨折や半月板の損傷、靭帯の損傷後などにもおきてきます。主な症状は膝の痛みと水(関節液)がたまることです。初期には立ち上がり、歩きはじめなど動作の開始時に痛み、休めば痛みがとれますが、正座や階段の昇降が困難となり(中期)、末期になると、安静時にも痛みがとれず、変形が目立ち、膝がピンと伸びず歩行が困難になります。
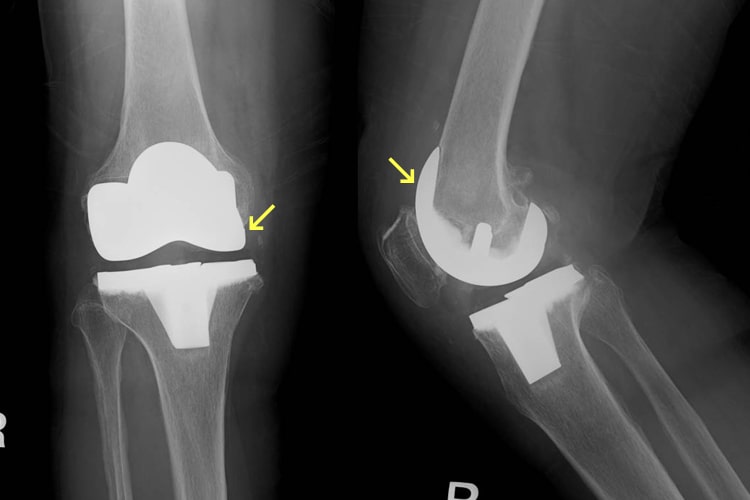
変形性膝関節症の治療では、初期にはまず消炎鎮痛剤や外用薬(湿布、塗布剤)を使用、膝を深く曲げることをなるべく避けるよう日常生活指導を行い、ヒアルロン酸製剤の関節内注射、理学療法、装具療法、運動器リハビリテーションなど保存療法での症状改善を目指します。こうした治療では痛みが取れない場合、関節鏡手術、骨切り術や人工関節などの手術療法が必要となることもあります。
半月板損傷
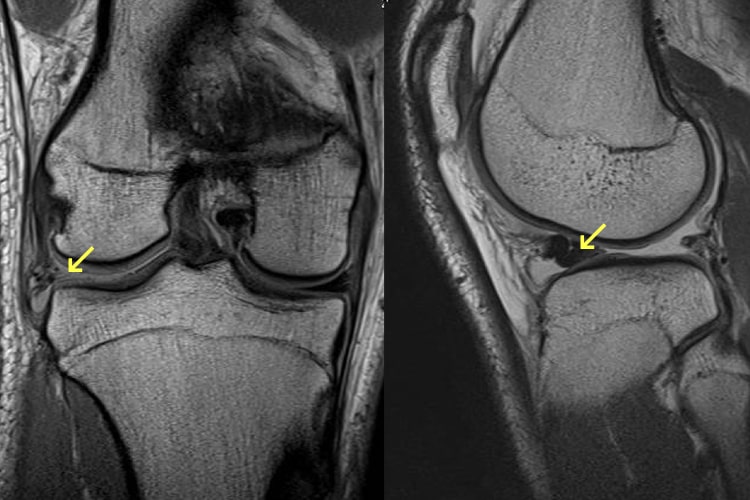
半月板損傷は膝関節の屈伸と回旋との協調運動が破綻した時に発生します。原因はスポーツ外傷によるものが多く、その他では転倒、捻挫、交通事故等があります。損傷によって、膝の曲げ伸ばしの際に痛みやひっかかりを感じたりします。ひどい場合には、膝に水(関節液)がたまったり、急に膝が動かなくなる“ロッキング”という状態になり、歩けなくなるほど痛くなります。治療としてはリハビリテーション療法、膝サポーター、ステロイド、ヒアルロン酸の関節内注射等、保存的治療での症状改善を目指します。保存的治療で改善しない場合には手術を行います。手術法には切除術(損傷した部分を切り取る)と縫合術(損傷した部分を縫い合わせる)の2種類があり、症状に合わせて選択します。
オスグッド病
膝のお皿(膝蓋骨)の下にある脛骨結節が徐々に突出してきて痛くなり、時には赤く腫れたり、熱を持ったりします。休んでいると痛みが無くなりますが、スポーツを始めると痛みが再発します。発育期のスポーツ少年に起こりやすいのが特徴です。成長期の一過性の病気で、成長が終了すると多くは治癒します。この時期はスポーツを控えたり、大腿四頭筋のストレッチングやアイスマッサージなど運動前後のケアをすることが重要です。
内側側副靭帯損傷
ラグビーやサッカー、バスケットボールなどのコンタクトスポーツで、膝の外側から内側への外力(タックル)により、関節に外反、または外旋力が強制されたときに、靭帯が過緊張して最終的に断裂します。スキーでの転倒時、ジャンプ着地時、ツイスト時でも発生します。膝の内側に一致した圧痛、腫脹、熱感、荷重すると外反動揺性(X脚のような)が認められます。受傷直後は関節血腫が、慢性化すると水種が存在します。シーネ固定や装具、外用薬(湿布、塗布剤)、超音波、低周波などの物理療法により痛みの対策を行います。回復の程度を見て大腿四頭筋やハムストリングの筋力強化を行っていきます。他の靭帯損傷が複合して生じている場合は、手術療法が適応となることがあります。
前十字靭帯損傷
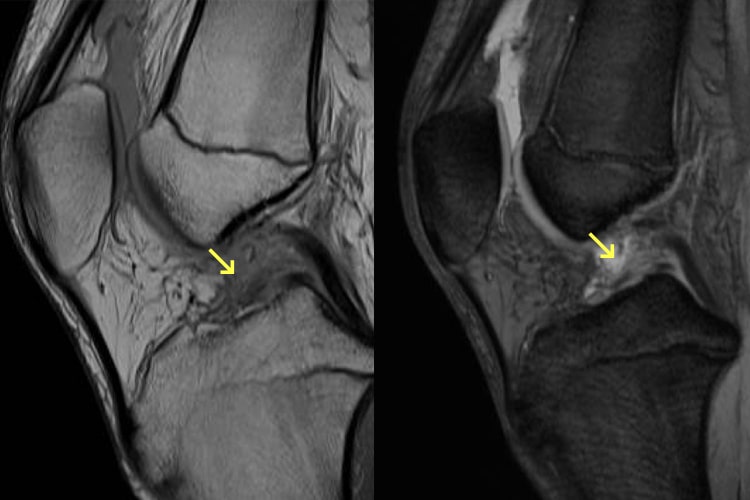
ジャンプの着地、急激な方向転換、急停止など非接触時に起こり、タックルを受けて膝の外反が強制される等、接触時に起こることもあります。受傷直後は著明な関節血腫に起因する関節痛が生じ、関節腫脹、運動障害や歩行障害も認めます。陳旧例では、関節の不安定性を訴え来院されることが多いです。日常生活やスポーツで膝関節にどの程度負荷をかけるかにより治療方法が決定されます。スポーツ愛好家ではない場合、大腿四頭筋やハムストリングスの筋力強化を徹底することにより手術を回避します。体育参加など膝のへの負荷を要求される時は、膝装具着用やテーピングの適応となります。一方、積極的なスポーツ参加者や、日常生活動作が障害される場合には手術が適応となります。手術の場合は靭帯の再建術を行い、細かいプロトコルに沿ってリハビリを行っていきます。
後十字靭帯損傷
スポーツや交通事故で脛骨前面を強打することによる発生がほとんどで、前十字靱帯損傷のように多様な受傷機転とは異なります。軽度の関節腫脹、膝窩部(膝の裏)の痛みを認めます。関節の不安定性を訴えることはありません。関節の不安定性を訴える場合は、他の損傷の合併を疑います。ハムストリングスや大腿四頭筋の働きで安定性が確保されるので、まずは保存療法が第一選択となります。他の靭帯損傷が合併している場合は、手術療法が適応となることがあります。

